21 نوامبر 2025، ساعت 14:32
دیابت در دوران بارداری
- بارداری
- دکتر مریم قره گوزلوئی
- 12 آوریل 2025، ساعت 16:55
- 0
زایمان سزارین
مقدمه
زایمان سزارین یا Cesarean Section روشی جراحی برای تولد نوزاد است که در مواقع خاص به عنوان جایگزینی برای زایمان طبیعی انجام میشود. این روش در شرایطی به کار میرود که زایمان طبیعی برای مادر یا جنین خطرناک باشد یا به دلایل پزشکی امکانپذیر نباشد. در این مقاله، با نحوه انجام زایمان سزارین، مزایا، معایب و موارد کاربرد آن آشنا میشویم.
زایمان سزارین چیست؟
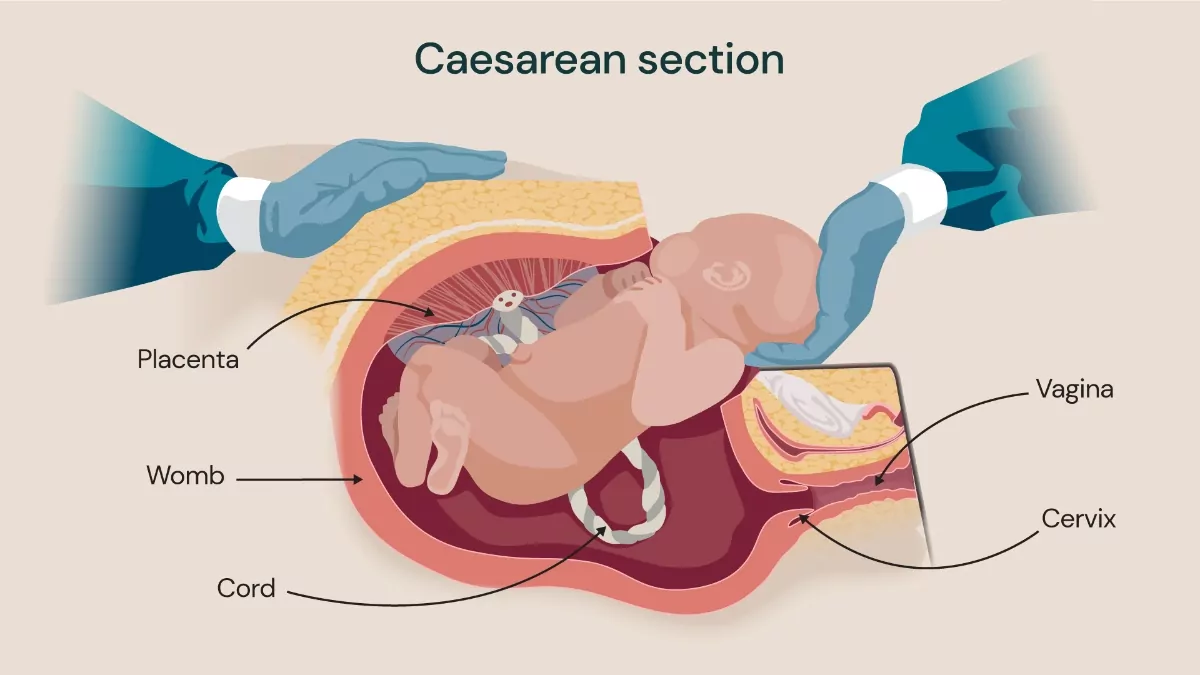
زایمان سزارین روشی است که در آن پزشک از طریق ایجاد برشی در ناحیه پایینی شکم و رحم، نوزاد را به دنیا میآورد. این جراحی معمولاً تحت بیحسی نخاعی (اسپاینال) یا اپیدورال انجام میشود و مادر در طول عمل هوشیار است، اگرچه در برخی موارد نادر ممکن است نیاز به بیهوشی عمومی باشد.
مراحل زایمان سزارین
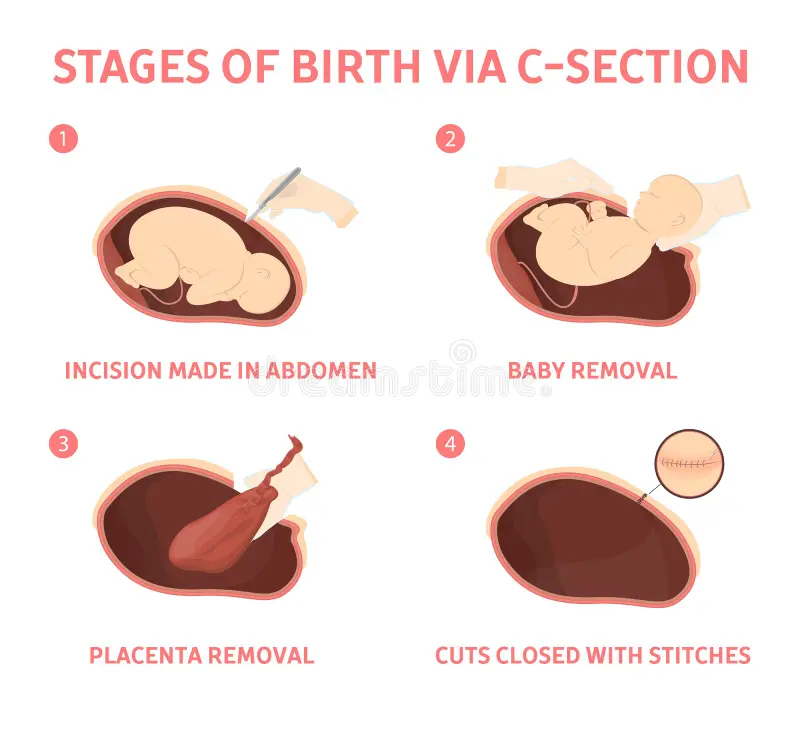
مرحله 1: آمادهسازی قبل از عمل
-
مادر وارد اتاق عمل میشود و روی تخت دراز میکشد.
-
پوست شکم ضدعفونی میشود و معمولاً یک کاتتر (سوند ادراری) هم گذاشته میشود.
-
بیحسی نخاعی یا اپیدورال انجام میگیرد (در موارد نادر بیهوشی کامل).
-
پردهای بین صورت مادر و ناحیه عمل قرار میگیرد تا دید مستقیم به جراحی نداشته باشد.
مرحله 2: ایجاد برش در شکم و رحم
-
پزشک یک برش افقی در قسمت پایین شکم (برش بیکینی) ایجاد میکند.
-
سپس لایههای عضلانی و پوشش رحم باز میشود تا به نوزاد دسترسی پیدا کند.
-
این مرحله معمولاً فقط چند دقیقه طول میکشد.
مرحله 3: خارج کردن نوزاد
-
پزشک نوزاد را بهآرامی از رحم خارج میکند؛ ابتدا سر و سپس بدن.
-
بند ناف قطع میشود و نوزاد به تیم پرستاری یا مامای نوزاد سپرده میشود.
-
در صورت امکان، تماس پوست با پوست بین مادر و نوزاد برقرار میشود.
مرحله 4: خارج کردن جفت
-
پس از تولد نوزاد، پزشک جفت را نیز از رحم خارج میکند.
-
بررسی میشود که چیزی از جفت باقی نمانده باشد تا از عفونت جلوگیری شود.
مرحله 5: بخیه زدن و بستن برشها
-
پزشک لایهلایه رحم، عضلات شکم و پوست را با بخیههای قابل جذب میبندد.
-
مراقبت میشود که خونریزی متوقف شده باشد و همهچیز در حالت طبیعی قرار گیرد.
مرحله 6: مراقبتهای بعد از عمل (ریکاوری)
-
مادر به بخش ریکاوری منتقل میشود تا علائم حیاتیاش تحت نظر قرار گیرد.
-
پس از اطمینان از وضعیت پایدار، به بخش عادی منتقل میشود.
-
معمولاً تا چند ساعت بعد از عمل، از غذاهای مایع استفاده میشود و حرکتهای آهسته شروع میشود.
دلایل انجام زایمان سزارین
زایمان سزارین ممکن است بهصورت اورژانسی یا برنامهریزیشده انجام شود. دلایل رایج آن عبارتاند از:
-
قرارگیری نامناسب جنین (مثلاً بریچ یا عرضی بودن)
-
عدم پیشرفت زایمان طبیعی یا طولانی شدن مراحل آن
-
افت ضربان قلب جنین در طول زایمان
-
وجود عفونتهایی مانند هرپس فعال یا HIV در مادر
-
جفت سرراهی یا جداشدگی زودرس جفت
-
بارداریهای پرخطر یا چندقلویی
مزایای زایمان سزارین
-
روشی ایمن برای مادرانی که نمیتوانند زایمان طبیعی داشته باشند
-
کاهش خطر برای نوزاد در شرایط بحرانی
-
برنامهریزی آسان برای تاریخ دقیق زایمان
-
جلوگیری از دردهای زایمان در موارد انتخابی
معایب و چالش ها

-
نیاز به بستری و دوره نقاهت طولانیتر (معمولاً ۴ تا ۶ هفته)
-
افزایش احتمال عفونت و خونریزی
-
وجود زخم دائمی در ناحیه شکم
-
احتمال بروز عوارض در بارداریهای آینده (مانند پارگی رحم یا جفت سرراهی)
-
محدود شدن تعداد دفعات زایمان در برخی موارد
مراقبتهای بعد از زایمان سزارین
مادر پس از سزارین نیاز به مراقبت ویژه دارد تا بهبود یابد، از جمله:
-
استراحت کافی و اجتناب از فعالیتهای سنگین
-
مصرف داروهای تجویز شده برای درد و جلوگیری از عفونت
-
تغذیه مناسب برای ترمیم سریعتر زخمها
-
بررسی مرتب محل برش برای شناسایی علائم عفونت
نتیجهگیری
زایمان سزارین یکی از روشهای مدرن و نجاتبخش برای تولد نوزاد در شرایط خاص است. گرچه نسبت به زایمان طبیعی تهاجمیتر است، اما در بسیاری از مواقع میتواند جان مادر و نوزاد را نجات دهد. تصمیمگیری درباره نوع زایمان باید با مشورت پزشک و بر اساس شرایط جسمی و روانی مادر انجام شود تا بهترین نتیجه حاصل گردد.


